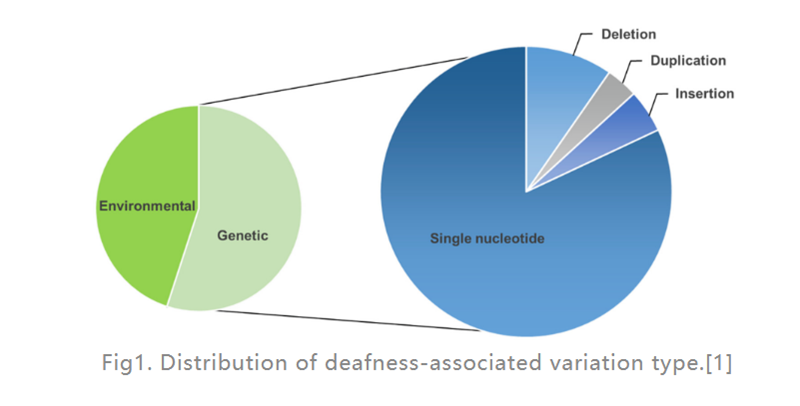
Ztráta sluchu (HL) je nejčastějším onemocněním smyslového postižení u lidí.Ve vyspělých zemích je asi 80 % případů prelingvální hluchoty u dětí způsobeno genetickými faktory.Nejčastěji se jedná o defekty jednoho genu (jak je znázorněno na obr. 1), bylo zjištěno, že 124 genových mutací souvisí s nesyndromovou nedoslýchavostí u lidí, zbytek je způsoben faktory prostředí.Kochleární implantát (elektronické zařízení umístěné ve vnitřním uchu, které zajišťuje elektrickou stimulaci přímo do sluchového nervu) je zdaleka nejúčinnější možností léčby těžké HL, zatímco naslouchátko (externí elektronické zařízení, které převádí a zesiluje zvukové vlny) může pomoci pacientům se středně těžkou HL.V současnosti však nejsou k dispozici žádné léky k léčbě dědičné HL (GHL).V posledních letech se genové terapii dostává stále větší pozornosti jako slibnému přístupu k léčbě dysfunkce vnitřního ucha.
Obr. 1.Distribuce typu variace související s hluchotou.[1]
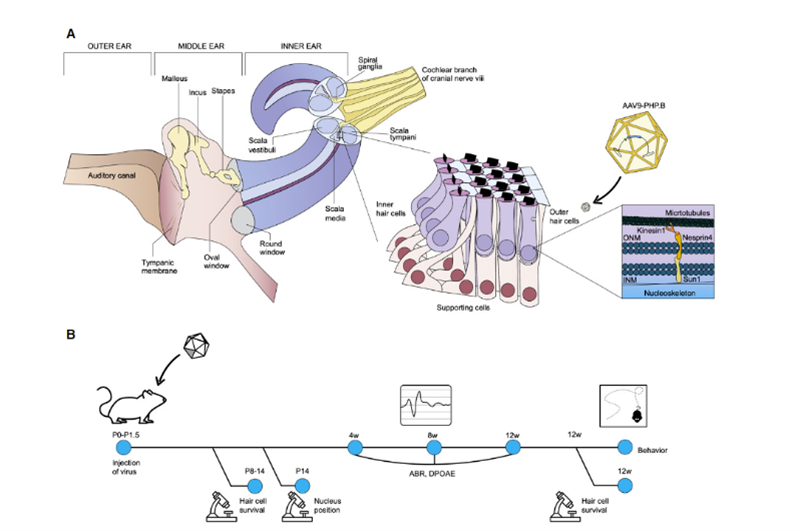
Nedávno vědci ze Salk Institute a University of Sheffield publikovali výsledek výzkumu v Molecular Therapy – Methods & Clinical Development [2], který ukázal široké možnosti uplatnění pro in vivo genovou terapii dědičné hluchoty.Uri Manor, odborný asistent výzkumu na Salk Institute a ředitel Waittova centra pro pokročilou biofotoniku, řekl, že se narodil s těžkou ztrátou sluchu a cítil, že obnovení sluchu by byl úžasný dar.Jeho předchozí výzkum zjistil, že Eps8 je aktin regulační protein s aktin vazebnými a krycími aktivitami;v kochleárních vláskových buňkách se proteinový komplex tvořený Eps8 s MYO15A, WHIRLIN, GPSM2 a GNAI3 vyskytuje hlavně ve většině Konce dlouhých stereocilií, které spolu s MYO15A lokalizují BAIAP2L2 na špičkách kratších stereocilií, jsou nutné pro údržbu vlasových svazků.Proto může Eps8 regulovat délku stereocilia vláskových buněk, což je nezbytné pro normální funkci sluchu;Vymazání nebo mutace Eps8 povede ke krátké stereocilii, která znemožní správnou konverzi zvuku na elektrické signály pro vnímání mozku, což následně vede k hluchotě..Ve stejné době spolupracovník Walter Marcotti, profesor na University of Sheffield, zjistil, že vláskové buňky se nemohou normálně vyvíjet bez Eps8.V této studii se Manor a Marcotti spojili, aby prozkoumali, zda přidání Eps8 do stereociliárních buněk může obnovit jejich funkci a následně zlepšit sluch u myší.Výzkumný tým použil adeno-asociovaný virus (AAV) vektor Anc80L65 k dodání kódující sekvence obsahující divoký typ EPS8 do hlemýždě Eps8-/- novorozených myší P1-P2 pomocí membránové injekce s kulatým okénkem;v myších kochleárních vláskových buňkách Funkce stereocilia byla opravena dříve, než dozrály;a opravný efekt byl charakterizován zobrazovací technologií a měřením stereocilie.Výsledky ukázaly, že Eps8 prodloužil délku stereocilia a obnovil funkci vláskových buněk v nízkofrekvenčních buňkách.Zjistili také, že se postupem času zdálo, že buňky ztrácejí schopnost být touto genovou terapií zachráněny.Důsledkem je, že tuto léčbu bude možná nutné podat in utero, protože vláskové buňky Eps8-/- mohly dozrát nebo nahromadit poškození, které nelze opravit poté, co se myši narodily."Eps8 je protein s mnoha různými funkcemi a stále je co prozkoumávat," řekl Manor.Budoucí výzkum bude zahrnovat zkoumání účinku genové terapie Eps8 na obnovu sluchu v různých vývojových stádiích a zda je možné prodloužit možnosti léčby.Shodou okolností v listopadu 2020 profesor KarenB Avraham z Tel Avivské univerzity v Izraeli publikoval své výsledky v časopise EMBO Molecular Medicine [3] s využitím inovativní technologie genové terapie k vytvoření neškodného syntetického adeno-asociovaného viru AAV9-PHP.B, Genový defekt ve vláskových buňkách myší Syne4-/- byl opraven injekcí viru nesoucího kódující sekvenci Syne4 do vnitřního ucha myší, což mu umožnilo vstoupit do vláskových buněk a uvolnit nesený genetický materiál, což jim umožnilo dozrát a normálně fungovat (jako na obr. 2).
Obr.Schematické znázornění anatomie vnitřního ucha se zaměřením na Cortiho orgán a buněčnou funkci nesprinu-4.
Je vidět, že použití genové terapie k dosažení účelu léčby dědičných onemocnění na genové úrovni vložením, odstraněním nebo korekcí jakýchkoli mutovaných genů pro léčbu (tj. kontrola genetických změn v onemocnění) má vysoký klinický efekt.vyhlídky na uplatnění.Současné metody genové terapie pro geneticky deficitní hluchotu lze rozdělit do následujících kategorií:
náhrada genu
Genová náhrada je pravděpodobně „nejpřímější“ forma genové terapie, založená na identifikaci a nahrazení defektního genu normální nebo divokou kopií genu.První úspěšná studie genové terapie vnitřního ucha pro ztrátu sluchu způsobenou delecí genu pro vezikulární glutamátový transportér 3 (VGLUT3);AAV1-zprostředkované dodání exogenní nadměrné exprese VGLUT3 ve vláskových buňkách vnitřního ucha (IHC) může vést k trvalé obnově sluchu, částečné obnově synaptické morfologie stuhy a křečovým reakcím [4].V příkladech zahrnujících dvě náhrady genu dodané AAV popsané v úvodu výše je však důležité poznamenat, že myší modely používané pro určité typy poruch dědičné ztráty sluchu s delecí genu se dočasně liší od lidských a u myší P1 je vnitřní ucho ve zralém stádiu vývoje.Naproti tomu lidé se rodí se zralým vnitřním uchem.Tento rozdíl brání možnému použití myších výsledků při léčbě lidských dědičných poruch hluchoty, pokud není genová terapie aplikována do uší dospělých myší.
Editace genů: CRISPR/Cas9
Ve srovnání s „náhradou genů“ přinesl vývoj technologie úpravy genů úsvit léčby genetických chorob od kořenů.Důležité je, že metoda genové úpravy kompenzuje nedostatky tradičních metod genové terapie s nadměrnou expresí, které nejsou vhodné pro dominantní dědičnou hluchotu, a problém, že metoda nadměrné exprese nemá dlouhého trvání.Poté, co čínští vědci specificky vyřadili mutantní alelu Myo6C442Y u myší Myo6WT/C442Y pomocí systému pro úpravu genu AAV-SaCas9-KKH-Myo6-g2, a do 5 měsíců od knockoutu byly myši obnoveny sluchová funkce modelu;současně bylo také pozorováno, že se zlepšila míra přežití vláskových buněk ve vnitřním uchu, tvar řasinek se stal pravidelným a elektrofyziologické ukazatele byly korigovány [5].Jedná se o první studii na světě, která využívá technologii CRISPR/Cas9 pro léčbu dědičné hluchoty způsobené mutací genu Myo6, a jedná se o významný pokrok ve výzkumu technologie úpravy genů pro léčbu dědičné hluchoty.Klinický překlad léčby poskytuje solidní vědecký základ.
Metody dodávání genové terapie
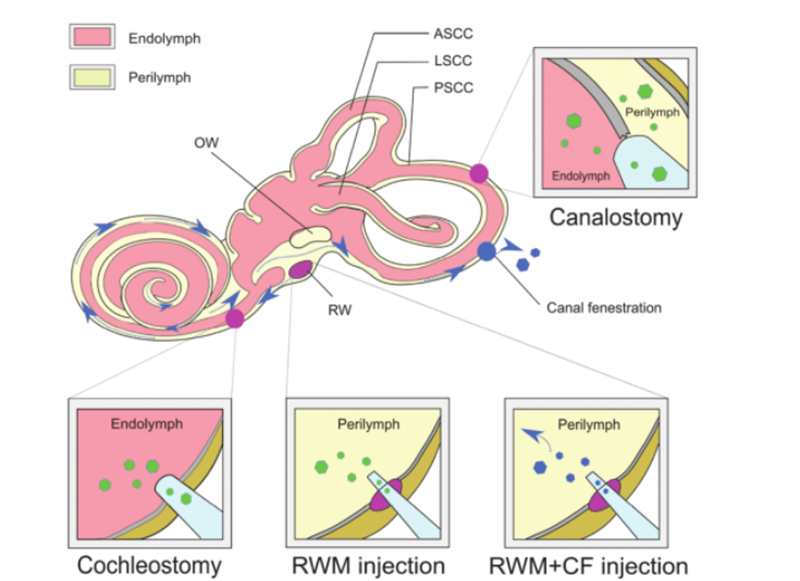
Aby byla genová terapie úspěšná, molekuly nahé DNA nemohou účinně pronikat do buněk kvůli své hydrofilitě a negativnímu náboji fosfátových skupin a k zajištění integrity doplněných molekul nukleových kyselin musí být zvolena bezpečná a účinná metoda.Doplněná DNA je dodávána do cílové buňky nebo tkáně.AAV je široce používán jako transportní vehikulum pro léčbu onemocnění díky svému vysokému infekčnímu účinku, nízké imunogenicitě a širokému tropismu do různých typů tkání.V současné době velké množství výzkumných prací určilo tropismus různých podtypů AAV vzhledem k různým typům buněk v myší kochlei.Použitím AAV dodacích charakteristik kombinovaných s buněčně specifickými promotory lze dosáhnout buněčně specifické exprese, která může snížit účinky mimo cíl.Navíc, jako alternativa k tradičním AAV vektorům, jsou neustále vyvíjeny nové syntetické AAV vektory a vykazují vynikající transdukční schopnost ve vnitřním uchu, z nichž AAV2/Anc80L65 je nejpoužívanější.Nevirové způsoby dodávání lze dále rozdělit na fyzikální metody (mikroinjekce a elektroporace) a chemické metody (na bázi lipidů, polymerů a nanočástic zlata).Oba přístupy byly použity při léčbě dědičných poruch hluchoty a ukázaly různé výhody a omezení.Kromě dodávacího vehikula pro genovou terapii jako vehikula mohou být použity různé přístupy pro podávání genu in vivo na základě různých typů cílových buněk, cest podávání a terapeutické účinnosti.Složitá struktura vnitřního ucha ztěžuje dosažení cílových buněk a distribuce látek upravujících genom je pomalá.Membranózní labyrint se nachází v kostěném labyrintu spánkové kosti a zahrnuje kochleární kanál, polokruhový kanál, utrikulum a balónek.Jeho relativní izolace, minimální lymfatický oběh a separace od krve bariérou krevního bludiště omezují účinné systémové podávání léčiv pouze novorozeným myším.K získání virových titrů vhodných pro genovou terapii je nezbytná přímá lokální injekce virových vektorů do vnitřního ucha.Zavedené cesty injekce zahrnují [6]: (1) membránu kulatého okénka (RWM), (2) tracheostomii, (3) endolymfatickou nebo perilymfatickou kochleostomii, (4) membránu kulatého okénka plus tube fenestrace (CF) (jako na obr. 3).
Obr.Dodávka genové terapie do vnitřního ucha.
Přestože v genové terapii bylo dosaženo mnoha pokroků, na základě klinických translačních cílů, je třeba vykonat více práce, než se genová terapie stane léčebnou možností první volby pro pacienty s genetickými chorobami, zejména ve vývoji bezpečných a účinných vektorů a způsobu podávání.Věříme však, že v blízké budoucnosti se tyto typy léčby stanou základem personalizované terapie a budou mít nesmírně pozitivní dopad na životy lidí s genetickými poruchami a jejich rodin.
Společnost Foregene také uvedla na trh vysoce výkonnou screeningovou sadu pro cílené geny, která je rychlá a dokáže provádět reverzní transkripci a qPCR reakce bez extrakce RNA.
Odkazy na produkty
Souprava Cell Direct RT-qPCR—Taqman/SYBR GREEN I
Pro více informací o produktu prosím kontaktujte:
Čas odeslání: září-02-2022